En abril inició la época del año donde aparecen los casos de bronquiolitis en los bebés. Entre los meses de abril y julio, los padres deben estar especialmente atentos a los síntomas para tratarla a tiempo.
Los grupos de riesgo son los prematuros de bajo peso, con afecciones pulmonares y los niños con cardiopatías congénitas. Estos grupos tienen entre 4 y 5 veces más de probabilidades de necesitar hospitalización por esta afección respiratoria.
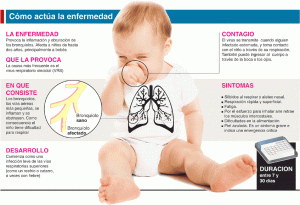
Desde abril hasta el mes de julio transcurre la temporada de bronquiolitis, una afección respiratoria que afecta las vías aéreas inferiores o ‘bronquiolos’ que aqueja especialmente a los más pequeños. De fácil contagio y trasmisión de persona a persona por el contacto directo con secreciones nasales, la bronquiolitis representa un riesgo para la salud pública por el gran número de hospitalizaciones en los bebés de alto riesgo[1],[2]. De acuerdo al Dr. Guillermo Colantonio, Jefe de neonatología del Sanatorio Finochietto y coordinador de neonatología de la Clínica y Maternidad Suizo Argentina (MN: 88422) “dos tercios de los menores de 2 años podrían verse afectados por este virus”, aunque destacó que “dicha afección no ataca a todos por igual; son los infantes de riesgo los más vulnerables”.
Se considera grupo de riesgo a los bebés nacidos prematuramente de bajo peso, o con ciertas afecciones pulmonares producto de haber recibido ventilación mecánica por largo tiempo. También forman parte del grupo considerado más vulnerable los niños con cardiopatías congénitas. Esta población tiene un riesgo entre 4 y 5 veces mayor de hospitalización por infección por VSR respecto de los niños sanos, como también, más riesgo de evolución grave y complicaciones[3].
Como no existe una vacuna que evite el contagio, y para prevenir cuanto sea posible la trasmisión del virus, los especialistas recomienda llevar adelante una serie de hábitos que permitirán cuidar al bebé[4],[5].Entre los mismos se destacan:
- Cumplir el calendario nacional de vacunación y con las vacunas que determine el pediatra, tanto para el bebé como para quienes conviven con él.
- Concurrir a los controles rutinarios con el médico.
- Evitar la contaminación ambiental con humo (ya sea humo de cigarrillo u otros) y evitar el hacinamiento.
- Impulsar y mantener la lactancia materna.
- Cuidar la higiene; mantener las manos limpias de quienes están en contacto con el menor.
En el caso de los niños que forman parte del grupo más vulnerable es importante cumplir con el esquema completo de inmunización pasiva que actúa como un “escudo” para la protección de esta población. En tal sentido, la Sociedad Argentina de Pediatría (SAP) recomienda, teniendo en cuenta las semanas de circulación viral, haber iniciado la profilaxis durante el mes de abril, con una aplicación mensual del anticuerpo monoclonal de hasta un máximo de 5 dosis[6].
La inmunización pasiva está incluida en la “Estrategia Integral de Prevención de Infecciones Respiratorias en prematuros de alto riesgo” del Ministerio de Salud de la Nación y en niños con cardiopatías congénitas con inestabilidad hemodinámica significativa, según las recomendaciones consensuadas con las sociedades científicas. La inmunidad persiste por un período acotado de tiempo, por lo que es fundamental la aplicación mensual de las dosis para mantener los niveles adecuados de anticuerpos durante la época de mayor circulación viral. La inmunización pasiva debe acompañarse además de todas las demás medidas de prevención. “En la población vulnerable, diversos estudios demuestran que si se llevan adelante todas estas medidas de forma conjunta, disminuye la tasa de hospitalización, los días de oxígeno, la gravedad del cuadro respiratorio y, junto con ello, la disminución de la mortalidad también es significativa”, aclaró el Dr. Colantonio.
Además de las consideraciones generales preventivas, es necesario prestar atención a los principales síntomas[7] y tener en cuenta que cuánto más pequeño es el niño, más importantes pueden ser los síntomas.
- Mucosidad nasal.
- Tos, catarro.
- Respiración más rápida (taquipnea) y aumento de tos.
- Respiración ruidosa con silbidos (sibilancias).
- El niño se agita fácilmente.
- Hundimiento de las costillas al respirar.
- Dificultad para alimentarse o para conciliar el sueño.
- Piel azulada o muy pálida.
- Fiebre con temperatura mayor a 38°C.
“Ante la aparición de los primeros síntomas, como dificultad respiratoria, agitación, dificultad para comer o dormir, es fundamental consultar con el médico”, concluyó el especialista.
Referencias:
[1] World Health Organization. Acute Respiratory Infections: Respiratory syncytial virus and parainfluenza viruses. Disponible en: http://apps.who.int/vaccine_research/diseases/ari/en/index2.html
[2] Nair H, Nokes D, Gessner B, et al. Global burden of acute lower respiratory infections due to respiratory syncytial virus in young children: a systematic review and meta-analysis. Lancet.2010; 375: 1545-1555
[3] Committee on Infectious Diseases. From the American Academy of Pediatrics: Policy statements—Modified recommendations for use of palivizumab for prevention of respiratory syncytial virus infections. Pediatrics 2009;124(6):1694-701.
[4] Sociedad Argentina de Pediatria. Disponible en: http://comunidad.sap.org.ar/index.php/2015/07/24/bronquilitis/
[5] Klein MI, Bergel E, Gibbons L, Coviello S, Bauer G, Benitez A, Serra ME, Delgado MF, Melendi GA, Rodríguez S, Kleeberger SR, Polack FP. Differential gender response to respiratory infections and to the protective effect of breast milk in preterm infants. Pediatrics 2008; 121(6):e1510-6.
[6] Sociedad Argentina de Pediatría Subcomisiones, Comités y Grupos de Trabajo. Recomendaciones sobre el uso de palivizumab. Actualización 2015 . Comité de Estudios Fetoneonatales (CEFEN). Arch Argent Pediatr 2016; 114(1):84-88 Ver. Disponible en: http://www.sap.org.ar/docs/publicaciones/archivosarg/2016/v114n1a21.pdf
[7] Sociedad Argentina de Pediatria. Disponible en: http://comunidad.sap.org.ar/index.php/2015/07/24/bronquilitis/